緩和ケアとは、痛みやつらさを軽減する医療行為のことです。WHO(世界保健機関)では、「生命を脅かす疾患による問題に直面している患者様とそのご家族に対して、疾患の早期より痛み、身体的問題、心理社会的問題、スピリチュアルな問題に関して、きちんとした評価を行ない、それが障害とならないように予防したり、対処することで、クオリティ・オブ・ライフを改善するためのアプローチ」としています。
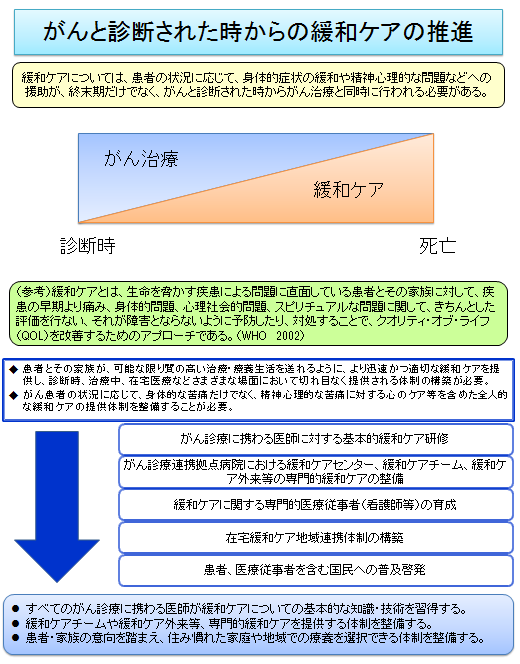
ここでいう生命を脅かす疾患とは、主にがんを指します。がん患者様とそのご家族ができるだけ質の高い生活を送るには、治療を終えてから緩和ケアを実施するのでは遅いのです。がんと診断された時から、診断や治療において切れ目なく実施されなければなりません。
~緩和ケアとは、病気に伴う心と体の痛みを和らげること~ 厚生労働省「緩和ケア」
(http://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/gan/gan_kanwa.html)
高まる緩和ケアのニーズ
がん治療の高度化や多様化が進むにつれ、がん看護へのニーズはますます高まっています。がんは、日本人の死因第1位であり、症状は苦痛をもたらすだけでなく、患者様の社会機能を崩壊させるものといわれます。特に、がんの診断と治療の過程では、肉体と精神の両面における苦痛を考慮しながら、患者様やご家族のニーズにきめ細かく対応していくことが求められます。
緩和ケアの重要性は、世界的にも注目されています。緩和ケアの対処によってがん治療に伴う苦痛が和らぎ、QOL低下が予防できることや、早期からの緩和ケア実施により患者様の生命予後が改善したといった報告もあります。
厚生労働省が策定する「がん対策推進基本計画」の中では、「患者様とそのご家族に最も近い職種として医療現場での生活支援にも関わる看護領域については、外来や病棟などでのがん看護体制の更なる強化を図る」と明示されています。この計画の重点課題の一つである「がんと診断された時からの緩和ケアの推進」において、看護師への期待が具体的に示されています。
多職種が連携してケアすることが不可欠
緩和ケアの提供には、患者様やご家族が、精神的・心理的苦痛に対する心のケアも含めた全人的な緩和ケアが行われる必要があります。
また、がん患者様が住み慣れた家庭や地域での療養や生活を選択し、なおかつ緩和ケアをスムーズに受ける体制を整えるには、施設内外の連携が必要となってきます。
さらに、患者様の価値観を尊重し、患者様の希望に合わせた治療やケアができるようにするためには、多くの専門領域に携わる多職種スタッフが連携し、協力してアプローチする必要があります。
看護師はそんなチームの要となって患者様とそのご家族を中心とした緩和ケアを推進する重要な役割を担っているのです。
看護師に期待される役割
緩和ケアにおける看護師に期待される役割は以下の通りです。
- 基本的緩和ケアに関する実践能力を高め、担当部署や自施設において基本的緩和ケアの実践ができる
- 患者様およびそのご家族と良好なコミュニケーションがとれる
- 意思決定支援のプロセスの中で患者様の真のニーズを医療従事者に伝えることができるようにサポートできる
- 全人的苦痛を理解し、苦痛のある患者様を把握できる
- 苦痛症状の適切なマネジメントおよび対応困難時には専門家にコンサルテーションできる
- 自身の役割とリソースとなるがん治療・ケアの専門家の活用法を理解し、必要な患者様に対しては集学的アプローチができるようケアをつなげ循環させる
- リソースとなるがん治療・ケアの専門家による介入の必要性に気づくことができる
- 患者様の真のニーズをチームメンバーで共有できるよう情報を発信できる
- 必要な患者様に対し集学的アプローチの導入が行える
- チームの一員としてリソースとなる専門家と患者様との中間に立ちケアをつなぐことができる
- 管理者に対してケアの仕組み作りや提案・交渉を専門看護師や認定看護師とともにできる
- 専門看護師や認定看護師とともにケアシステムの改善・提案・構築が行える
橋渡しや連携も重要
前述のような看護師の役割を確実に遂行するためには、まず実践能力の強化が必要となります。
まず、基本的緩和ケアの実践を行い、その中で橋渡しや連携ができること。それによって緩和ケアが連鎖し、深みを持つことで、患者様のQOL向上につながっていくのです。外来看護においては、この業務は「空港」に例えられます。空港で管制官が交通整理をするように、リンクナースは患者様の方向性を必要箇所へと方向づける役割があるのです。もちろん、意思決定支援やコミュニケーション能力が高くないと、実践は難しいかもしれません。
また、空港ではエンジニアが飛行機の点検や整備をするように、リンクナースは患者様のアセスメントやケアなどを担うこともあります。離陸して旅立つ飛行機を送り出したり、帰ってくる飛行機を迎えたりするように、リンクナースは患者様のケアをつなぎます。
質の高い緩和ケアを目指す
より質の高い緩和ケアを目指すにあたっても、看護師の果たす役割はとても重要です。
緩和ケアに対する患者様やご家族のニーズを看護師がいち早く把握すること、それをチームに浸透させること、患者様やご家族と共通認識を持ち、パートナーシップを取っていくこと。こうしたことで、より的確なケアや治療につなげていくことができるのです。
「緩和ケア認定看護師」で高い水準の看護実践
公益社団法人日本看護協会では認定審査を行い、特定の看護分野において、熟練した看護技術と知識を用いて水準の高い看護実践のできる看護師を「認定看護師」としています。特定の21分野の一つに緩和ケアがあり、1999年から認定が始まりました。
この中で緩和ケア認定看護師は、
- 疼痛、呼吸困難、全身倦怠感、浮腫などの苦痛症状の緩和
- 患者様・ご家族への喪失と悲嘆のケア
などの知識が求められています。
日本看護協会/緩和ケア学科/カリキュラム概要
| 共通科目(時間数) | 看護管理(15) リーダーシップ(15) 文献検索・文献講読(15) 情報管理(15) 看護倫理(15) 指導(15) 相談(15) 臨床薬理学(15) 医療安全管理(15) 対人関係(15) |
| 共通科目合計時間 150時間 | |
|---|---|
| 専門基礎科目(時間数) | 緩和ケア総論(15) がんとがんの集学的治療(15) 症状マネジメント総論(15) 喪失・悲嘆・死別(15) がんの医療サービスと社会的資源(15) |
| 専門基礎科目合計時間 75時間 | |
|---|---|
| 専門科目(時間数) | 症状マネジメントと援助技術I(15) 症状マネジメントと援助技術II(消化器症状のマネジメント)(15) 症状マネジメントと援助技術III(呼吸器症状のマネジメント)(15) 症状マネジメントと援助技術IV(リンパ浮腫のマネジメント)(15) 症状マネジメントと援助技術V(皮膚・粘膜・口腔トラブルのマネジメント)(15) 症状マネジメントと援助技術VI(精神症状(不安・せん妄・抑うつ)、睡眠障害のマネジメント)(15) 症状マネジメントと援助技術VII(倦怠感・悪液質のマネジメント(マッサージ、リラクセーションなど))(15) 緩和ケアを受ける患者の心理社会的ニーズとケア(15) スピリチュアルケア(15) 緩和ケアにおけるチームアプローチ(15) 緩和ケアを受ける患者の家族・遺族ケア(15) 臨死期のケア(15) 緩和ケアにおける倫理的課題(15) |
| 専門科目合計時間 195時間 | |
|---|---|
| 学内演習(時間数) | 総合演習(30) 総合演習II(30) |
| 実習(時間数) | 臨地実習(180) |
| 学内演習と実習の合計時間 240時間 | |
|---|---|
| 総時間数 660時間 |
|---|
日本看護協会/緩和ケア学科
(https://www.nurse.or.jp/nursing/education/nintei/gakka08.html)
緩和ケア認定看護師になるには、日本の看護師免許を有する者で、看護師免許取得後、実務研修が通算5年以上あること(うち3年以上は緩和ケア分野の実務研修)という条件を満たす必要があります。そのうえで、認定看護師教育機関(課程)を修了(6か月・615時間以上)し、認定審査(筆記試験)を受けます。
5年毎に、看護実践と自己研鑽の実績について書類審査を受けて、更新されます。
がん診療連携拠点病院において、緩和ケアチームの看護師は、「がん看護専門看護師」、「緩和ケア認定看護師」、「がん性疼痛看護認定看護師」のいずれかであることが求められます。がん診療連携拠点病院でなくても、緩和ケアチームにおいて上記のような資格を持つ看護師が中心的役割を担うことになるでしょう。



 コラム一覧へ
コラム一覧へ



